Nicht nur in der Corona-Krise ist ein gut funktionierendes Gesundheitswesen essentiell. Das öffentliche Gesundheitswesen, die Gesundheitsämter, wurden in Deutschland kritisiert, weil ihre Ausstattung veraltet schien und ihre Arbeitsweise kompliziert und langsam.
Aber sind wir nicht in Deutschland bisher gut durch die Krise gekommen? Nimmt man die Letalitätsrate als Kriterium, schneidet Deutschland im Europavergleich aktuell (Daten vom 6. Februar 2022) allerdings nicht überdurchschnittlich gut ab: mit einer Rate von 1,1% liegt sie deutlich höher als die Rate in Dänemark (0,2%), Norwegen (0,2%) oder Finnland (0,4%). Dafür aber das Gesundheitswesen verantwortlich zu machen, ist wohl zu kurz gegriffen. Hier spielen Demographie, aber auch Datenerfassung sowohl im Zähler (an oder mit Corona Verstorbene) als auch im Nenner (tatsächlich an Corona Erkrankte) eine Rolle: die unterschiedliche Zuordnung von Todesfällen zu einer Covid-2-Infektion, die unterschiedliche Erfassung der Dunkelziffer aufgrund der jeweiligen Teststrategie – eben typische Daten-Probleme in Corona-Zeiten.
Aber was zeichnet überhaupt ein System als „gut“ aus? Als Erfolgskriterien kann man sich so manche vorstellen: eine hohe Lebenserwartung, eine effiziente Nutzung von Ressourcen oder dass die Bürger bei der Verteilung der Leistungen gleich und gerecht behandelt werden und nicht die Zahlungsbereitschaft und -fähigkeit, sondern der Gesundheitszustand Kriterium für eine Behandlung ist.
Finanzierung des Gesundheitswesens
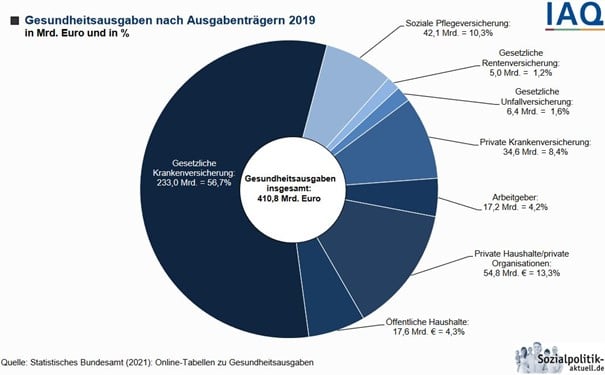
Eine zentrale Frage ist auch, was uns das Gesundheitswesen im wahrsten Sinne des Wortes wert ist. Gemessen an den Ausgaben offenbar ziemlich viel: Für Deutschland betrug das Verhältnis von Gesundheitsausgaben zum BIP 11,5% im Jahr 2018 (neueste Daten für einen EU-weiten Vergleich). Das war so viel wie in keinem anderen EU-Land (Durchschnitt: 9,9%) und OECD-weit die höchsten Ausgaben nach den USA.
Nachdem vor der Einführung des Gesundheitsfonds 2009 heftig über Bürgerversicherung und Kopfpauschale diskutiert worden war, ist es inzwischen um die Finanzierung still geworden. Zwar sind die Ausgaben seit 2009 von 281,6 Milliarden auf 410,8 Milliarden Euro (2019) deutlich gestiegen. Da aber auch das BIP wuchs, nahm das Verhältnis nur von 11,3% auf 11,9% zu (für die Entwicklung in Deutschland sind Daten für 2019 verfügbar).
Und auch der Beitragssatz der Gesetzlichen Krankenversicherung (GKV) hat sich in diesem Zeitraum nur wenig verändert. Mit 56,7% wird das Gros der gesamten Gesundheitsausgaben von der GKV getragen, gefolgt von privaten Haushalten und Organisationen (13,3%) und der sozialen Pflegeversicherung (10,3%). Die privaten Krankenversicherungen machen hingegen nur 8,4% aus:
Für das Jahr 2022 erwartet das wissenschaftliche Institut der Gesetzlichen Krankenkassen Iges aber eine deutliche Ausweitung des Defizits. Dies liege nicht an der Corona-Pandemie, sondern daran, „dass sich die Ausgaben der GKV seit Jahren stärker erhöhen als ihre Finanzierungsbasis. So liegt das Ausgabenplus seit 2009 jahresdurchschnittlich bei vier Prozent, während die beitragspflichtigen Einnahmen im Durchschnitt um 3,5 Prozent stiegen.“ Befürchtet wird, dass die Beitragssätze noch im ersten Halbjahr 2022 steigen müssen.
Inwieweit staatliche Zuschüsse, die in der Coronakrise wesentliche Finanzierungselemente darstellten (z.B. für Impfungen, Testungen und Vorhaltungen von Intensivbetten), hier eine Rolle spielen sollen, ist nicht geklärt. Der Koalitionsvertrag verspricht nur, den Bundeszuschuss zur GKV regelhaft zu „dynamisieren“. Das bedeutet, dass der Bundeszuschuss in demselben Ausmaß steigt, wie die versicherungsfremden Ausgaben der Krankenkassen wachsen – mit denen der Bundeszuschuss ursprünglich begründet worden war.
Private Krankenversicherung
Die private Krankenversicherung (PKV) spielt für die gesamte Gesundheitsversorgung eher eine untergeordnete Rolle (siehe oben). 2020 waren rund 8,7 Millionen Menschen in Deutschland privatversichert, das sind 10,5% der Bevölkerung. Rund die Hälfte der privat Versicherten sind Beamte – und ohne die durch staatliche Beihilfe geförderten öffentlichen Bediensteten würde die Private Krankenversicherung wahrscheinlich nicht überleben.
Zwei unterschiedliche Systeme – PKV und GKV – müssen nicht zwangsläufig zum gesellschaftlichen Problem werden. Sie sind es aber doch, wenn die Patienten bei der Gesundheitsversorgung ganz hautnah deutliche Unterschiede bei den Leistungen feststellen müssen, wie es offensichtlich in Deutschland der Fall ist: Eine Studie auf der Basis eines randomisierten Feldexperiments hat beispielsweise ergeben, dass gesetzlich Versicherte doppelt so lang auf einen Termin warten müssen wie privat Versicherte. Als Ursache für die rasche Terminvergabe wurde identifiziert, dass Ärzte für Privatpatienten ein mehr als doppelt so hohes Honorar abrechnen können.
Krankenhäuser
Eine Hauptsorge in der der Corona-Krise war und ist, dass in Deutschland zumindest phasenweise nicht genügend Kapazitäten zur Behandlung von Erkrankten vorhanden sind. Daher wurde im Sommer 2021 die Hospitalisierungsinzidenz als Kriterium für die Einführung von Infektionsschutz-Maßnahmen beschlossen.
Aber wie sieht es tatsächlich mit der Zahl der Krankenhausbetten aus? Das Statistische Bundesamt weist 595 Betten pro 100.000 Einwohner für 2019 aus, eine Zahl, die sich seit 1995 stetig verringert hat, gleichzeitig ist aber die Auslastung gesunken. Im gleichen Zeitraum hat sich auch die Zahl der Krankenhäuser verringert und die Betreiberstruktur deutlich zugunsten privater Träger verändert. Seit 2005 ist der Anteil der Krankenhausbehandlung an der gesamten Leistungsausgaben der Gesetzlichen Krankenversicherung vom Höchststand 36% in 2010 auf 33,5% in 2019 gesunken.
Ein Ländervergleich in Europa zeigt allerdings, dass Deutschland an der Spitze der europäischen Länder steht, während die skandinavischen Länder durchweg nur die halbe Bettenzahl aufzuweisen haben, Schweden sogar nur ein Viertel.
Hier wird deutlich, dass sich die Frage, welches Krankenhaussystem Kranke effizient und gut versorgt, nicht allein mit der Zahl der verfügbaren Betten zu beantworten ist. Offenbar kommt es auch auf die Organisation des Gesundheitssystems an, nicht zuletzt darauf, wie gut die ambulante und stationäre Behandlung verzahnt sind und wie gut ambulante Leistungen stationäre ersetzen können. Eine wichtige Weiche ist hier die Notfallversorgung, die einfach deshalb, weil viele Praxen sehr eingeschränkte Öffnungszeiten haben, die Krankenhäuser zunehmend belastet. Diese Problematik wurde in den Koalitionsvertrag übernommen, wo der Ausbau multiprofessioneller, integrierter Gesundheits- und Notfallzentren versprochen wird. Auch die Probleme, die durch die zunehmende Spezialisierung und Zentralisierung im Krankenhausbereich entstehen, will die neue Koalition angehen – dazu gehören vor allem Lösungsvorschläge, die die Unterversorgung in dünnbesiedelten ländlichen Regionen ausgleichen helfen.
Digitalisierung
Die mangelnde Digitalisierung wird in Deutschland in vielen Bereichen beklagt. In der Corona-Krise trat symbolhaft die Weitergabe von Infektionszahlen der Gesundheitsbehörden per Fax an das RKI hervor und illustrierte die beschämende digitale Ausstattung des deutschen Gesundheitswesens. Noch 2018 hatte eine Bertelsmann-Studie ergeben, dass Deutschland im internationalen Länder-Vergleich nur einen unrühmlichen vorletzten Platz erreichte. Bemängelt wurden unter anderem Defizite beim sektorenübergreifenden Austausch von Gesundheits- und Sozialdaten sowie das Fehlen von elektronischer Gesundheitsakte und übergreifender E-Health-Strategie.
Die Vorteile einer stärkeren Digitalisierung wären vielfältig: Durch die elektronische Gesundheitsakte werden Daten eines Patienten transparent für alle an den Heilbehandlungen Beteiligten, es kommt zu weniger Fehlern und Doppeluntersuchungen. Der Patient muss aber auch die Souveränität über seine Daten erhalten. Durch die abrechnungsfähigen Leistungen der Telemedizin können Wege gespart werden, was vor allem in dünnbesiedelten Gebieten die Behandlung erleichtert. Besonders an den Schnittstellen der Behandlungsprozesse wie bei unterschiedlichen Facharztbehandlungen, Medikationen und Krankenhausaufenthalten erhöhen sektorübergreifende Kommunikationsstrukturen die Effizienz.
Die gegenwärtigen Probleme sind aufgrund unterschiedlicher Partikularinteressen, der mangelhaften Interoperabilität der verschiedenen Schnittstellen und der starken Fragmentierung des deutschen Gesundheitswesens entstanden. Mit dem E-Health-Gesetz von 2015 hat die damalige Große Koalition versucht, „die ersten Weichen für den Aufbau der sicheren Telematikinfrastruktur (TI) und die Einführung medizinischer digitaler Anwendungen“ zu stellen. Im Koalitionsvertrag der neuen Bundesregierung wird der Digitalisierung im Gesundheitswesen nun ein eigener Abschnitt gewidmet.
Ein effizientes Gesundheitswesen
Die Lobby der Leistungsanbieter im deutschen Gesundheitswesen fordert, immer mehr Leistungen mit den Krankenkassen abrechnen zu können. Dies hat zu einer Überversorgung bei einigen Behandlungen geführt. So hat der Sachverständigenrat zur Begutachtung der Entwicklung im Gesundheitswesen wiederholt auf Über-, Unter- und Fehlversorgung sowie entsprechende Steuerungsdefizite hingewiesen und eine bedarfsgerechte Steuerung der Gesundheitsversorgung gefordert.
Unter anderem führen Anreize – wie z.B. das mengenbezogene Fallpauschalen-System in den Krankenhäusern – dazu, dass Krankenhäuser besonders gut mit Operationen umgehen können, die in ihren Prozessen planbar und erfolgreich durchgeführt werden können. So wurden in Deutschland 2019 pro 100.000 Einwohner 314,5 künstliche Hüftgelenke eingesetzt, in Dänemark aber nur 228,4. Ob dies den Patienten am besten dient, steht hier möglicherweise nicht immer im Vordergrund, sondern eher Profitabilitäts-Gesichtspunkte. Werner Bartens beklagt in der Süddeutschen Zeitung: „Ein elementarer Bereich der Daseinsfürsorge ist verkommen zu einem Industriezweig.“
Diese „Ökonomisierung des Gesundheitswesens“ steht durchaus zurecht in der Kritik. Allerdings stellt sich die Frage, welche Anreiz- und Steuerungssysteme besser geeignet sein könnten als ökonomische. Der sich selbst ausbeutende Hausarzt, der nur für die Interessen seiner Patienten lebt, ist eine Illusion. Wollte man die Ökonomisierung auf die Spitze treiben, so wäre eine Ausgabenkontrolle wohl am wirksamsten, wenn auch die gesetzlichen Krankenkassen wie die privaten gegeneinander konkurrieren würden, was sie derzeit aufgrund des einheitlichen Beitragssatzes nicht tun. Ein echter Wettbewerb der Kassen wurde bisher in Deutschland nicht eingeführt, weil damit diverse Probleme verbunden sind, wie z.B. Risikoselektion, mögliche Leistungsunterschiede bei Kassenwechsel etc., aber auch weil die Leistungsanbieter dann auch in einen intensiveren Wettbewerb eintreten müssten. Grundsätzlich steht dem Wettbewerbsgedanken natürlich die Kritik gegenüber, dass die Gesundheitsversorgung nicht auf einem perfekten Markt stattfindet.
Eine rein staatliche Gesundheitsversorgung ist freilich auch keine Patentlösung, wie man an dem britischen steuerfinanzierten National Health Service NHS sehen kann, das von den Patienten z. B. für Probleme bei der Terminvergabe und lange Wartelisten für erforderliche Operationen kritisiert wird.
Ein Blick über die Landesgrenzen hinweg lohnt sich in jedem Fall, um Anregungen für eine Verbesserung des deutschen Systems zu erhalten, auch wenn dies aufgrund historisch gewachsener Institutionen und Strukturen nicht einfach ist. Die Bertelsmann Stiftung hat einen Versuch gemacht, Krankenhausstrukturen und Steuerung der Kapazitäten in der Corona-Pandemie in fünf Ländern zu vergleichen und kam zu dem Ergebnis, dass es sich als vorteilhaft erwiesen hat, wenn Kapazitäten flexibel gemanagt werden konnten, und dass es nicht allein auf die Zahl der Intensivbetten ankommt, sondern auch auf die verfügbaren Pflegekräfte.
Fragenkatalog
Aus dem Überblick ergeben sich verschiedene Fragen mit Blick auf das deutsche Gesundheitswesen:
- Welche Schwachstellen und Stärken hat die Corona-Krise offengelegt?
- Wie ließe sich die Finanzierung des Gesundheitswesens verbessern? Ist eine Erhöhung staatlicher Zuschüsse sinnvoll?
- Wie ist die Dualität von privater und gesetzlicher Krankenversicherung zu beurteilen? Und ist sie grundlegend zu reformieren?
- Welche Chancen und Risiken sind mit einer Digitalisierung des Gesundheitswesens verbunden? Welche Maßnahmen sind erforderlich, um die Digitalisierung in Deutschland voranzutreiben?
- Sollte das Vergütungssystem für die Krankenhäuser reformiert werden? Wie sollen Krankenhäuser finanziert und organisiert werden? Was ist von der dualen Krankenhausfinanzierung zu halten?
- Welche Maßnahmen sind erforderlich, um die Schnittstellen zwischen ambulanter und stationärer Versorgung zu verbessern? Ist es sinnvoll, mehr Behandlungen in den ambulanten Bereich zu verlagern? Sollten Krankenhäuser stärker in die ambulante Versorgung eingebunden werden (Stichwort Poli-Kliniken)?
- Inwieweit sollten die Ausgaben der Leistungsanbieter kontrolliert werden? Welche Steuerung der Prozesse im Gesundheitswesen ist geeignet? Sollte es einen intensiveren Wettbewerb zwischen den gesetzlichen Krankenkassen geben?
- Was ist aus den Erfahrungen anderer Länder zu lernen?
Diese und weitere Fragen rund um das Gesundheitswesen werden wir in den kommenden Wochen in einer neuen Makronom-Serie diskutieren. Wie schon in früheren Serien besteht auch hier wieder für Forscherinnen und -Forscher die Möglichkeit, eigene Akzente zu setzen oder mit Repliken auf bereits erschienene Beiträge zu reagieren. Themenvorschläge schicken Sie bitte an [email protected].
Zur Autorin:
Susanne Erbe ist Redakteurin beim Makronom. Bis Ende 2020 war sie stellvertretende Chefredakteurin der Zeitschrift Wirtschaftsdienst. Auf Twitter: @susanneerbe